Avant même l’apparition de l’homme, chez nos lointains ancêtres les vers marins ou apparentés, déjà des épidémies sévissaient. Elles se définissent comme l’apparition et la propagation d’une maladie infectieuse contagieuse qui frappe en même temps et en un même endroit un grand nombre de personnes, d’animaux ou de plantes (on parle alors respectivement d’épizootie ou d’épiphytie). Bien évidemment et depuis que Sapiens ou Neandertal fréquentait la région et bien avant qu’on y érigeât des allées de menhir, des Roches aux fées (dolmen), des cromlech et autre cairn de Barnenez, l’Ankou se manifestait sous forme d’épidémies qui dévastaient hommes, troupeaux ou plantes…
Les déplacements de populations – Migrations, Grandes invasions ou croisades – favorisaient la propagation des virus et des bactéries. L’isolement des malades (on ne parlait pas alors de confinement) et/ou la fuite étaient souvent les seules mesures d’esquive pour les personnes indemnes. L’instauration du christianisme, dont la charité constitue une vertu primaire (Saint Paul) favorisa par l’organisation monastique les soins aux plus pauvres ; ils bénéficient des dons des riches croyants en quête de Paradis.
Parmi tous les maux rapportés, la lèpre (à propos de laquelle on a beaucoup médit des croisades) synonyme de pourriture du corps et de l’âme fut une cause d’exclusion sociale. Les « infects de meselerie » ou du « mal de saint Lazare » sont toujours séparés de la communauté au terme d’une mise en scène religieuse qui les oblige à assister à leur propre enterrement. La première peste noire (1348-1349) concerna peu la Bretagne, mais elle est constamment rapportée dans les décades qui suivent sous les termes de « pestilance de boce » ou de « mortalitez ». Les témoins, décrivent des fièvres « pestilentielles », un froid annonciateur de la tombe. Ils évoquent l’apparition des bubons à l’aine, à la gorge, aux aisselles, sous les genoux, sur les épaules, de grosses pustules rougeâtres et sanguinolentes qui prennent ensuite la coloration noirâtre du « charbon » d’où l’appellation de peste noire. « Il eut, raconte un témoin, à l’aine une tumeur qui fut ouverte et nettoyée par un barbier et la plaie donna beaucoup de sang… » « Il lui sortit, précise un troisième, au cou, derrière l’oreille gauche trois tumeurs purulentes ». Le mal se propage partout : « Il fist tomber les cheveux, brûla la peau de la tête et pendant trois jours, ladite Jehanne fut privée de l’œil gauche. La maladie parcourant toute la tête, des éruptions parurent sur le visage et attaquèrent l’œil droit. » Des troubles nerveux transforment un instant les malheureux en êtres « frénétiques », avant que l’abattement, l’insensibilité des membres n’annoncent la perte de conscience, prélude à la fin. Des poussées de peste sont signalées en 1404, en 1412-1413, en 1421, en 1425, en 1430, entre 1442 et 1445 et de fréquentes résurgences en 1481, en 1483 et en 1489, de 1495 à 1503. Les conditions sanitaires souvent déplorables dans les villes de l’époque expliquent souvent ces infections récurrentes. Il faut se rappeler que la peste cessa à Londres uniquement après le Grand Incendie de 1666, décrit par Samuel Pepys dans son passionnant journal.
En dehors de ces « pestilences », les Bretons eurent à subir avec effroi la menace de la « verolle plate » ou « petite verolle », (peut-être un cas de variole à Nantes en 1490), d’une « grosse verolle », maladie vénérienne ramenée par des soldats en 1498, d’un mal mystérieux à Brest en 1475 qui tue les nourrissons, d’une maladie inconnue à Lamballe en 1458. Toutes ces afflictions contribuèrent à renforcer le sentiment religieux et furent l’occasion de dons importants, de pénitences ou de pardons sur les lieux de culte des saints miraculeux. La variole, ou « petite vérole » était une maladie infectieuse d’origine virale, très contagieuse et épidémique, due à un poxvirus. Le mot variole vient du latin varus, (pustule) et de varius (moucheté) car elle se caractérisait par un « mouchetage de pustules ». La variole a été responsable jusqu’au XVIIIe siècle de dizaines de milliers de morts par an rien qu’en Europe, mais a été totalement éradiquée en1980 par une campagne mondiale de vaccination. Cette vaccination (du nom de la « vaccine » maladie apparentée mais heureusement bénigne) conférait une immunité durable à ceux qui avaient eu la chance de l’avoir contractée. Elle a été décrite à la fin du XVIIIe siècle par un médecin britannique, Edward Jenner. Ce dernier avait observée cette immunité dans le monde paysan et réalisa les premières inoculations alors que l’on ne connaissait ni les virus ni les bactéries ; et ce, à partir des bubons que présentaient les personnes atteintes transitoirement de la vaccine.
Les chiffres restent impressionnants : 3 112 morts de variole en 1870, 2 928 en 1871, mais — reflux, national du reste — 205 seulement en 1872. Cette vaccination ne sera malheureusement obligatoire en France qu’en 1887 pour les enfants scolarisés à l’école publique et 1902 pour toute la population. De nombreuses épidémies traversèrent notre région au XIXe siècle. La vaccination connut une certaine résistance que l’on qualifierait aujourd’hui d’obscurantiste et qui n’est pas sans rappeler les débats de ce jour pour la rougeole… « Les chouans sont contre le vaccin », s’indigne le docteur Goupil, de Ploërmel. En effet, par bouderie antirépublicaine, les autorités cléricales admettent dans leurs écoles des enfants non vaccinés. Ce boycottage de la vaccine fait l’objet de plaintes réitérées et vaines. Le Professeur Charles Delacour, directeur de l’École de médecine de Rennes, l’un des responsables de la santé publique dans l’Ille-et-Vilaine, se lamente encore en ces termes le 12 mai 1899 : « le Morbihan est toujours près de nous, avec sa variole en permanence, prête à nous envahir ».
Les progrès de la médecine firent qu’au XIXe siècle, on sut mieux individualiser certaines maladies, oubliées aujourd’hui dans nos contrées même si l’on ne disposait pas des moyens de les traiter que sont aujourd’hui les antibiotiques ou la réanimation…
Le choléra (Vibrio choleræ), la diphtérie (Corynebacterium diphtheriae) et la typhoïde (Salmonella enterica — Typhi ou Paratyphi A, B, C.) sévirent dans la région. À la fin de l’été, lorsque les puits s’épuisaient, on continuait à consommer une eau peu saine ; d’où des épisodes de dysenteries sévères (diarrhées profuses) déshydratant rapidement les patients, en particulier les vieillards et les enfants. Alors que la Bretagne se signalait par un taux de natalité des plus féconds, la mortalité infantile de certains cantons était terrible (24 % des enfants de moins de 12 ans dans le Morbihan). Les villes qui avaient normalement des réseaux d’eau et des égouts ne furent pas à l’abri des diarrhées vertes qui semèrent la mort comme à Rennes en 1887 où 140 enfants succombèrent.
Plus de mille personnes décédèrent de l’épidémie de choléra de 1884-1886, dont 137 à Nantes et Chantonnay, et 730 dans quarante communes du Finistère. La contagion de l’eau par les excréta (selles) favorise ces infections que confirment les nombreux décès de blanchisseuses. Les hygiénistes en profitent pour dénoncer les « maisons-tombeaux » de Nantes, les taudis des ports du Sud-Finistère, ainsi que l’alcoolisme endémique. L’adduction d’eau potable et l’assainissement apparaissent comme des nécessités urgentes dans une Société en progrès économique par ailleurs. Les infiltrations provenant de fumiers, d’égouts et de latrines infectaient les puits des agglomérations. A Nantes, par exemple, où l’on pompait l’eau de la Loire entre les effluents de quatre égouts, la typhoïde fit 279 morts en trois ans (1889-1891). Le record national de mortalité par typhoïde dans les villes de plus de 30 000 habitants, établie sur la moyenne des années 1886-1890, donne la triste palme à Lorient ; les casernes de la Marine présentent des latrines défectueuses et l’eau de boisson y est dangereuse. Brest est tout autant concernée, et là encore les chiffres accablent la Marine et les casernes Fautras et Pontanezen.
Les progrès des adductions d’eau à Rennes et à Fougères voient la typhoïde décrocher sauf dans les banlieues ouvrières éloignées. Si fièvres typhoïdes et choléra cèdent peu à peu du terrain, la diphtérie affiche une mortalité comprise entre 35 et 45 % des malades. A Nantes entre 1 880 et 1 886, 461 décès par diphtérie ; en Ille-et-Vilaine entre 1 88 1 et 1 886, 497 décès par diphtérie et dans le Morbihan entre 1 884 et 1 887, 2 039 décès par diphtérie. Des enfants sont emportés en 48 heures ; à la campagne, les trois quarts ne sont visités par aucun médecin ; les trachéotomies, pratiquées en désespoir de cause, atteignent à peine 50 % de succès. En attendant la sérothérapie du Dr Roux qui renversera la situation à partir de 1894, la diphtérie tient, en Bretagne un triste salon.
À la fin de 1889, une pandémie de grippe, se déplaçant d’est en ouest, touche la France entière avant de se répandre férocement en Bretagne. Si l’on connaît depuis 1882 l’agent bacillaire de la tuberculose, ainsi que le caractère contagieux, on observe une aggravation sérieuse entre 1875 et 1894 dans le personnel ouvrier de l’arsenal maritime de Brest. À Rennes aussi, une augmentation des décès par tuberculose est remarquée : 252 en 1879 et 355 en 1895. Même progression inquiétante à Nantes où la phtisie est la première cause de mortalité et tue une majorité de jeunes. Pour traiter des formes non pulmonaires de la tuberculose, s’est ouvert, en 1887, l’hôpital de Pen Bron, près du Croisic. En moins de deux ans, il reçoit 280 enfants malades dont 148 sont sortis, presque tous guéris : ce qui laisse supposer une mortalité de 50 %…. L’alcoolisme qui fut longtemps une tare de la région contribuait peu ou prou à cela soit par un état de santé altéré soit par la misère sociale responsable de la promiscuité et obligeant à un habitat souvent insalubre.
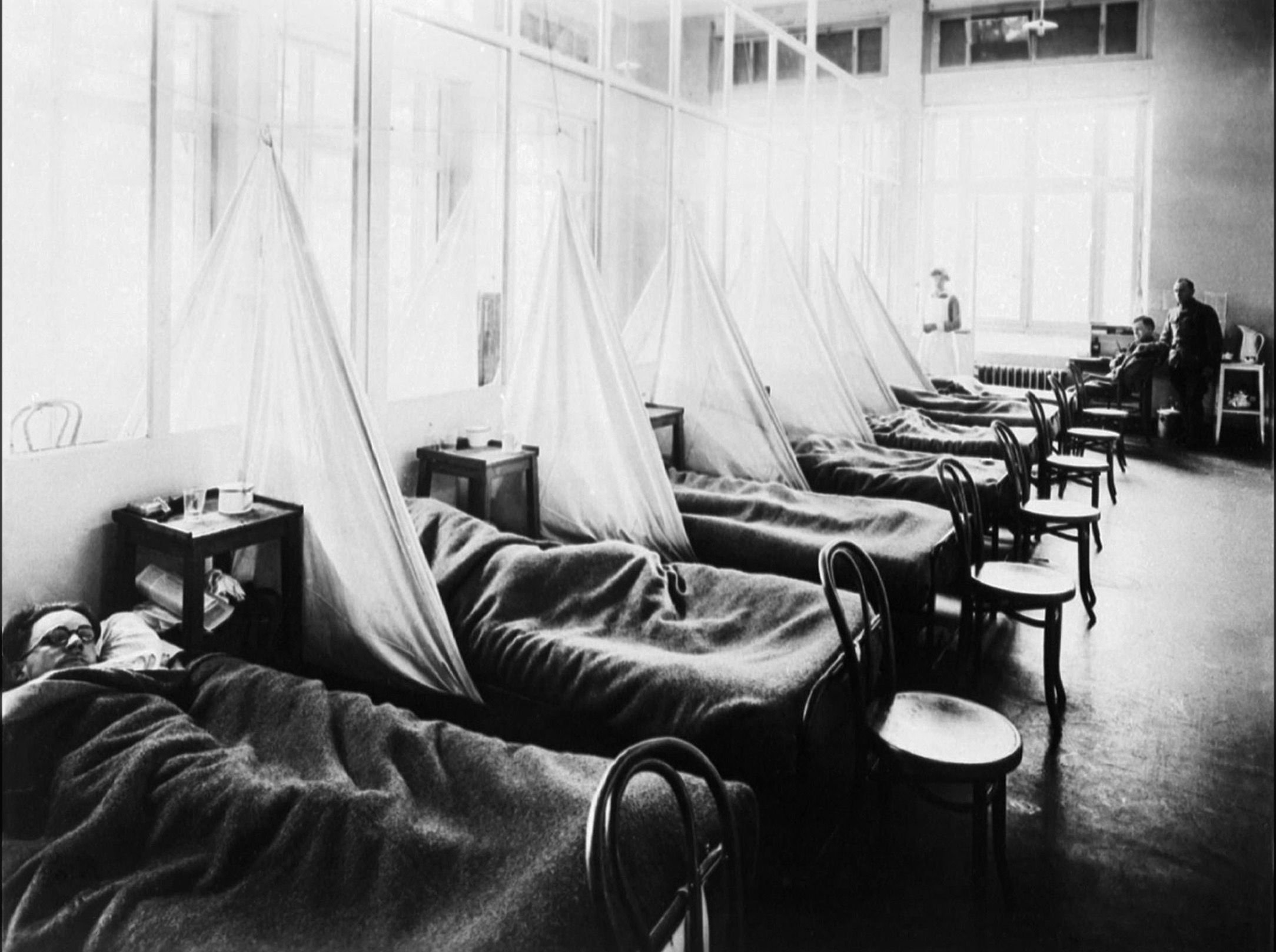
Juste à la fin de la Première Guerre mondiale, un autre fléau fit son apparition, la grippe dite « espagnole », qui apparût d’abord aux États-Unis puis en France. Elle fut ainsi dénommée car l’Espagne fut le premier pays à publier les données de l’épidémie et à rapporter sa surmortalité : les chiffres selon les études varient de 20 à 100 millions de morts. Non seulement des patients ont pu rapporter le moment exact où ils avaient été contaminés, mais certains, atteints en pleine rue, ne purent rejoindre leur domicile avant de ressentir les premiers symptômes. Ceux-ci sont d’ailleurs d’une rare virulence : forts maux de tête, fièvre brutale pouvant dépasser les 41 °C. En manque d’oxygène du fait de l’atteinte pulmonaire, les malades bleuissent et meurent dans d’atroces souffrances, souvent par étouffement à une époque ou l’on ne connaissait pas la réanimation respiratoire. À Vitré et Fougères, près d’un quart des patients décèdent – davantage les jeunes que les personnes âgées dans un pays saigné par la guerre. Les ports lieux de transit du corps expéditionnaire américain sont les premiers touchés. Le docteur Martin écrit à ce propos : « À Brest, où, comme vous le savez, l’épidémie prenait une ampleur inquiétante, nous avons posé comme base de notre traitement prophylactique l’isolement du contagieux et la surveillance quotidienne de toutes les personnes qui avaient été en rapport avec le malade durant la période d’incubation ». Malheureusement, il était impossible de tarir approvisionnement matériel et humain en provenance des États-Unis.

Le paludisme ou malaria, appelé également « fièvre des marais », est une maladie infectieuse due à un parasite du genre Plasmodium. Il est propagé par la piqûre de certaines espèces de moustiques anophèles. Ce parasite n’est ni une bactérie et encore moins un virus. Les anophèles femelles piquent le bétail et les humains non pour le plaisir, mais pour se procurer des protéines nécessaires au développement de leurs œufs. À partir du XVIIIe siècle, l’introduction de « l’écorce de quinquina, arbre du Pérou, permit d’atténuer les effets de la maladie avant la production industrielle de quinine. Aujourd’hui le paludisme n’existe plus en France, sauf pour des voyageurs : la pulvérisation de DTT à la fin de la Seconde Guerre mondiale éradiqua les derniers foyers de Corse et de Camargue. Néanmoins, les zones de marais vers Redon connurent des cas jusqu’en 1930. La Première Guerre mondiale entraîna un réveil des foyers en Flandres, Somme, Champagne, Provence, Côte atlantique et Bretagne. Plusieurs facteurs en furent responsables : l’abandon des cultures, la présence de troupes africaines en particulier dans des lieux inondés, et le retour des soldats français de Macédoine (7 000 cas de paludisme).
Après la Seconde Guerre mondiale, d’autres épidémies ravagent le monde dont la poliomyélite (ou simplement polio) qui est une maladie infectieuse aiguë et contagieuse spécifiquement humaine causée par le poliovirus sauvage. La poliomyélite antérieure aiguë proprement dite est l’atteinte de la moelle spinale. Elle peut entraîner une paralysie touchant le plus souvent les membres inférieurs et pouvant atteindre l’appareil respiratoire. Dans le premier cas, le pronostic est fonctionnel avec risque de séquelles paralytiques ; dans le deuxième cas, le pronostic est vital avec un risque d’arrêt respiratoire. Dans tous les cas, le traitement est symptomatique, la médecine ne reconnaissant pas de traitement curatif.
La découverte de vaccins efficaces dans les années cinquante a résolu le problème une fois de plus. Il est à noter que les progrès techniques permirent de construire des machines dites poumons d’acier ou des respirateurs qui suppléèrent aux déficiences respiratoires des patients et ouvrant la naissance de la réanimation respiratoire. La Bretagne ne fut pas épargnée et de nombreux centres appelés sanatorium – qui étaient alors dédiés à la prise en charge des tuberculeux que l’on savait mieux traiter depuis les progrès en matière de synthèse des antibiotiques – se transformèrent en centres de rééducation. Il nous faudrait citer aussi l’épidémie de variole à Vannes et Brest qui sévit dans ces deux villes décembre 1954 et mai 1955. Dernière épidémie de variole recensée en France, elle causa le décès de 20 personnes pour 98 cas. Elle fait suite à une épidémie survenue en Indochine à la même époque : un sergent de retour en France contamina sa famille à Vannes…
La grippe asiatique due au virus qui sévit de 1956 à 1958 fit au moins 100 000 morts en France, mais passa relativement inaperçue en pleine décolonisation et parce qu’elle touchait une population âgée à une époque ou l’espérance de vie était moindre…
La liste des maladies que nous rapportons n’est pas exhaustive. Aujourd’hui s’ajoute le Covid-19 qui présente une forte contagiosité. Il y aura vraisemblablement dans le futur d’autres épidémies comme le coronavirus que nous connaissons. Cela étant, la capacité de réponse sanitaire en termes d’analyse et de prise en charge est beaucoup plus élevée que par le passé. Et la mobilisation sanitaire et scientifique présente une efficacité accrue.
Sources :
Leguay Jean-Pierre La peur dans les villes bretonnes au XVe siècle Histoire urbaine 2002 ; 2 : 73 -93
Léonard Jacques. La santé publique en Bretagne en 1889. Annales de Bretagne et des pays de l’Ouest 1984 ; 91 : 287-307 ;